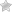Поясничная симпатэктомия, осложнения после операции, последствия

Идея симпатэктомии при вегетативных сосудистых расстройствах принадлежит Жабулею (Gabouley), который предложил симпатэктомию сначала для лечения функциональных расстройств мочевого пузыря (1898), а затем для снятия сосудистых спазмов при облитерирующем эндартериите (1899).
Техника периартериальной симпатэктомии на бедренной артерии, детально разработанная Леришем, несложна.
Линейным разрезом параллельно продольной оси магистральной артерии обнажают и выделяют из ложа кровеносный сосуд. Затем глазным осторожно рассекают наружную оболочку артерии и снимают ее на намеченном участке.
В результате вмешательства сосуд расширяется, что отражается на кровообращении. Вскоре после операции кожа приобретает розовый цвет и становится более теплой. К сожалению, эта реакция длится недолго, всего 2—3 дня, после чего окраска конечности опять становится прежней.
У нас впервые эту операцию выполнил В. Н. Шамов (1919). В. И. Разумовский рекомендовал не удалять адвентициальную оболочку, а только смазывать ее спиртом. П. И. Страдынь с этой же целью вводил спирт в паравазальную клетчатку. Периартериальная симпатэктомия современными хирургами почти полностью оставлена ввиду малой эффективности.
Значительно большее число сторонников приобрела люмбальная симпатэктомия, которую некоторые хирурги охотно применяют и сейчас. После люмбосакральной симпатэктомии местная температура может повыситься на 8 градусов.
Существуют три способа люмбальной симпатэктомии. Наиболее доступным и простым является подвздошный внебрюшной способ, разработанный Сталем-Вертхеймером и Боннио.
Операцию производят под ингаляционным потенцированным наркозом, спинномозговой анестезией. Больной лежит на спине или на боку.
Кожный разрез проводят на 2 поперечных пальца ниже XI ребра по направлению к передней ости подвздошной кости, поворачивая его на 3 см выше последней, к середине под тупым, закругленным углом, чтобы он проходил на 3 см выше пупартовой связки в направлении прямой мышцы живота, заходя за боковой ее край на 1 см. На протяжении этого разреза расслаивают и частично пересекают наружную, внутреннюю косые, поперечную мышцы живота. Необходимо сохранить неповрежденными 11 и 12 межреберные нервы, для чего вверху раны манипулировать следует с большой осторожностью. После расслоения и пересечения мышц тупо расслаивают поперечную фасцию, а затем отодвигают кнутри париетальный листок брюшины с покрывающей его рыхлой предбрюшинной клетчаткой.
При отслаивании на протяжении разреза брюшинного листка, что удается сделать очень легко, в подвздошной области быстро обнажаются магистральные сосуды таза.
Листок брюшины вместе с кишечником ассистент отодвигает кнутри и кверху, и хирург продолжает отслойку брюшины слева — от бокового края аорты, справа — от нижней полой вены. Постепенно обнажается переднебоковая поверхность III и II поясничных позвонков.
Облегчает ориентацию в этом месте промежностнобедренный нерв, который обнаруживается на уровне III поясничного позвонка и проходит по m. psoas major; нерв должен быть отслоен от брюшины. М. psoas major отодвигают, при этом лимфатические узлы вместе с паравазальной клетчаткой отходят к сосудам.
Таким образом доходят до тел позвонков, на которых, плотно прилегая к ним, располагается пограничный ствол симпатического нерва с ганглиями. Его следует искать по ганглиям.
Под освобожденный ганглий подводят лигатуру, после чего, натягивая ее, легко обнаружить межганглионарные веточки, которые отсепаровывают и отсекают на протяжении от II до IV поясничного позвонка.
Для выделения ганглиев от V поясничного до III крестцового позвонка надо отслаивать брюшину книзу и к середине от передней поверхности крестца.
Пограничные узлы симпатического нерва располагаются за сосудами, причем ганглий на уровне V поясничного позвонка оказывается толще других и нередко бывает двойным.
Операции на сакральном отделе симпатического нерва происходят на большой глубине и требуют для их выполнения специального освещения. Таз больного должен быть слегка приподнят. Четкому выполнению операции препятствуют мелкие кровеносные сосуды. При повреждении их часто приходится пользоваться тампонами, так как лигировать или коагулировать сосуды технически очень трудно.
Задняя внебрюшинная люмбальная симпатэктомия разработана Леришем и Вертхеймером. Операция технически сложна, при выполнении ее необходимо удалять поперечные отростки позвонков и часть подвздошной кости. Хирургу приходится манипулировать на большой глубине при недостаточно хорошей экспозиции. Не менее сложен и способ Ройля.
Способ Ройля заключается в следующем: больной лежит на противоположном боку с приподнятым тазом. Продольным разрезом от XII ребра к верхнему краю подвздошной кости рассекают послойно мягкие ткани, после чего разрез продолжают кпереди до передней ости подвздошной кости. Все мышцы до поперечной фасции пересекают.
После рассечения поперечной фасции хирург погружает руку в пространство между четырехугольной поясничной и большой поясничной (m. psoas major) мышцами, при этом брюшную стенку нужно отодвигать кпереди тупыми крючками. Доступ к симпатическим ганглиям оказывается очень травматичным и кровавым.
При нем приходится пересекать большие массивы мышц.
Большинство современных хирургов предпочитает внебрюшинный способ симпатэктомии, выполняя ее одновременно с обеих сторон через два отдельных разреза. Многие хирурги рекомендуют удалять второй и третий, реже, четвертый поясничный ганглий. Попытки еще больше расширить десимпатизацию в случаях, окончившихся неудачей после люмбальной симпатэктомии, оказались безуспешными.
Блокада симпатических ганглиев путем введения в паранефральную клетчатку 80—100 мл 0,25% новокаина является простым доступным методом, который позволяет через 2—3-недельный промежуток времени повторить лечение.
Рекомендуется производить введение новокаина в сочетании со спиртом, но только в определенные участки симпатического ствола.
Такая временная десимпатизация позволяет через некоторое время, как и при паранефральной блокаде, повторять ее; этот метод, однако, требует хорошей техники и точного выполнения.
Для хирургической десимпатизации большинство хирургов считает наиболее показанной операцию в первой и второй стадиях облитерирующего эндартериита.
В топографо-анатомическом и функциональном отношении различают преганглиозные, ганглиозные и постганглиозные вмешательства на симпатической нервной системе.
Считается нужным удалять два поясничных ганглия, что приводит к перерыву максимального количества преганглионарных волокон при сохранении постганглионарных клеток и волокон.
По его мнению, преганглионарная поясничная симпатэктомия прерывает дугу патологического рефлекса и устраняет спазм периферических сосудов, вследствие чего после операции происходит расширение коллатералей.
Постганглионарная симпатэктомия с удалением 2—4 поясничных симпатических ганглиев может ухудшить состояние больных. После того как в руководимой им клинике отказались от массивных симпатэктомий, результаты лечения стали лучше.
Следует помнить, что число симпатических ганглиев может не соответствовать количеству поясничных позвонков и не всегда ганглий может быть расположен точно на уровне одноименного позвонка. Описаны случаи слияний ганглиев в три, два и даже в один общий узел.
Симпатэктомия — хирургическое лечение усиленного потоотделения
Именно с этого тезиса следует начинать разговор о симпатэктомии. Далее мы подробно рассмотрим преимущества методики, изучим возможные побочные эффекты и предостережения.
Симпатэктомия. Общие сведения
Симпатэктомия — хирургическая операция, задачей которой является прекращение передачи нервного импульса по симпатическим нервным волокнам. Достигается эта цель путем рассечения или клипирования симпатического нервного ствола.
Для справки. Метод используется не только для устранения гипергидроза. Еще в начале прошлого века (1921 год) поясничная симпатэктомия была применена при лечении артериальной недостаточности в сосудах нижних конечностей. С середины прошлого века хирургическое рассечение нервного ствола используется для лечения гипергидроза различной локализации.
Как это работает?
Потовые железы, где бы они ни находились, начинают вырабатывать биологическую жидкость лишь после получения соответствующего сигнала из симпатического отдела нервной системы. Если прервать путь передачи сигнала — потоотделение прекратится.
Достичь желаемого эффекта можно двумя способами. Первый — инъекции ботулинического токсина, или лечение гипергидроза Ботоксом, при котором блокирование передачи сигнала осуществляется химическим путем. Второй — операция симпатэктомия, при которой нервные стволы пересекаются (или блокируются) хирургическим путем.
Виды симпатэктомии
Когда-то на рынке медицинских услуг господствовала традиционная симпатэктомия, при которой доступ к нервным стволам осуществлялся открытым способом через большие разрезы на коже. В настоящее время подобный подход практически не используется, а потому мы упоминаем о нем лишь в историческом контексте.
Сегодня оптимальным методом радикального лечения гипергидроза является эндоскопическая симпатэктомия. Через миниатюрные разрезы осуществляется доступ к нервным волокнам, все манипуляции над которыми проводятся под визуальным контролем с помощью эндоскопического оборудования. Очевидные преимущества этого метода — щадящий режим, малая травматичность.
Следующий нюанс, о котором должен знать рядовой потребитель медицинских услуг — это варианты прерывания передачи нервного импульса. Их два.
Первый — это полное пересечение нервного ствола (а именно электродеструкция — разрушение воздействием электрического тока).
Преимущество метода в высокой предсказуемости желаемого эффекта, недостаток — если побочные эффекты будут слишком выражены, восстановить «последнюю рабочую конфигурацию» уже не получится.
Второй вариант — клипирование (пережимание) нервного ствола. Блокировка сигнала достигается за счет компрессии нервного ствола при помощи специальных клипс.
По своей эффективности метод не уступает радикальному разрушению нервов, зато в последующем оставляет хирургам некоторое пространство для «маневров» — при появлении нежелательных последствий можно удалить клипсу и восстановить нервную проводимость.
Симпатэктомия: стоимость
Теперь перейдем к финансовой стороне вопроса — сколько стоит эндоскопическая симпатэктомия? Цена изменяется в широких пределах, впрочем, когда дело касается медицинских услуг, подобное положение вещей вряд ли кого-то удивляет. Ценник в медицинском центре определяется множеством факторов, и далеко не всегда качество медицинской услуги является определяющим.
Основным побочным эффектом является компенсаторный гипергидроз — состояние, при котором после операции резко усиливается потоотделение в иных областях, которые ранее не считались проблемными.
Однако следует иметь в виду, что стойкий компенсаторный гипергидроз имеет место лишь у 2% пациентов, а у большей части прооперированных он исчезает через определенный (это индивидуально) промежуток времени.
После операции симпатэктомия отзывы 95% пациентов характеризуют ее результаты как удовлетворительные, хорошие и даже отличные.
Обращаем внимание, что поясничная симпатэктомия при гипергидрозе стоп проводится крайне редко. Операция ведет к импотенции, а потому представители мужской половины планеты редко идут на столь отчаянный шаг. Однако следует заметить, что с медицинской точки зрения упомянутое выше осложнение не является серьезным противопоказанием.
Симпатэктомию следует рассматривать как крайнюю меру в лечение гипергидроза, к которой прибегают при низкой эффективности прочих методов. Но это, что называется, «в теории».
А из жизненного опыта мы знаем, что при желании врачи могут быстро «нарисовать» показания даже для кесарева сечения, просто потому, что так хочет роженица, или потому, что у них заканчивается смена.
Так станут ли они отговаривать пациента от операции симпатэктомия, которая принесет клинике 3 тысячи долларов? Да и нужно ли это самому пациенту, ведь иные методы лечения в конечном итоге обходятся в еще более крупную сумму? Оставим эти вопросы открытыми….
Симпатэктомия – это операция по клипирования или пересечению определенного участка симпатической нервной системы. Данная операция применяется при различных заболеваниях, в том числе и при гипергидрозе, то есть чрезмерном потоотделении.
Общие сведения о симпатэктомии
Симпатэктомия – это хирургическое вмешательство, целью которого является прекращение передачи нервного импульса при помощи симпатических нервных волокон. Это возможно благодаря варианту клипирования или рассечения симпатического нервного ствола.
Данная методика применяется не только с целью устранения гипергидроза. В 1921 году поясничная симпатэктомия была выполнена в лечении артериальной сосудистой недостаточности нижних конечностей.
С 1950-х годов хирургическое рассечение ствола нерва применяется для лечения гипергидроза самой разной локализации.
ВАЖНО: Симпатэктомия – это хирургическое вмешательство, целью которого является прекращение передачи нервного импульса при помощи симпатических нервных волокон.
Суть симпатэктомии
Потовые железы, имеющиеся в теле, начинают активную выработку биологической жидкости только после получения определенного сигнала из симпатического отдела нервной системы. В момент прерывания пути передачи этого сигнала отмечается прекращение потоотделения.
Для достижения подобного эффекта можно рассматривать два варианта:
- Инъекционное введение ботулинического токсина для лечения гипергидроза, при котором выполняется химическое блокирование передачи сигнала
- Оперативная симпатэктомия, при которой выполняется рассечение нервных стволов хирургическим путем, либо осуществляется их хирургическая блокировка
Виды симпатэктомии
В прошлом среди медицинских услуг классическая симпатэктомия имела высокий спрос, в ходе ее доступ к стволам нервов осуществлялся открытым способом с помощью крупных разрезов кожи. В настоящий момент симпатэктомия такого рода практически не применяется, так как современная медицина располагает менее инвазивными вариантами лечения различных недугов.
В наши дни оптимальным вариантом радикального устранения гипергидроза является эндоскопическая симпатэктомия, делающая возможным доступ к нервным стволам через малые разрезы.
Все манипуляции хирурга выполняются под визуальным контролем при помощи эндоскопа. Преимуществами данной методики является малоинвазивность и щадящий режим.
Другой момент, о котором должен знать любой человек – это варианты прерывания передачи нервного импульса:
- Полное пересечение ствола нерва, или электрическая деструкция – разрушение при помощи влияния электрического тока. Преимуществом данного варианта является предсказуемость необходимого эффекта, а недостатком является то, что при выраженности побочных эффектов восстановить рабочую конфигурацию невозможно
- Клипирование, или пережимание ствола нерва. Блокировка нервного сигнала достигается благодаря компрессии ствола нерва с помощью наложения специальных клипс
По эффективности методика ничем не уступает разрушению нервов, но в дальнейшем оставляет хирургу определенное маневренное пространство, оказывающееся полезным при появлении непредвиденных последствий для восстановления проводимости нервов.
ВАЖНО: Самый распространенный и весьма неприятный побочный эффект симпатэктомии – это развитие компенсаторного гипергидроза. К примеру, если операция проводилась, чтобы понизить потоотделение в подмышечной области, то после нее начинают заметно сильнее потеть ладони.
Показания и противопоказания к проведению
Симпатэктомия показана в следующих случаях:
- Гипергидроз ладоней или подмышек
- Блашинг-синдром, или стрессовое покраснение лица. В случае если лицо краснеет из-за приема определенных медикаментов, менопаузы или по другим причинам, то симпатэктомия не поможет
- Болезнь Рейно
- Рефлекторная симпатическая дистрофия верхних конечностей
Также у симпатэктомии, как у любого серьезного хирургического вмешательства, есть ряд противопоказаний:
- Вторичный гипергидроз, то есть чрезмерная потливость, вызванная какими-либо другими заболеваниями. В этом случае нужно не ложиться под нож, а вплотную заняться именно лечением этих заболеваний
- Плеврит, эмфизема легких, туберкулез
- Сердечная или легочная недостаточность
- Поясничную симпатэктомию недопустимо делать, если ранее были проведены каке-либо операции в брюшной полостиЧто такое симпатэктомия
Осложнения после симпатэктомии
Самый распространенный и весьма неприятный побочный эффект симпатэктомии – это развитие компенсаторного гипергидроза. К примеру, если операция проводилась, чтобы понизить потоотделение в подмышечной области, то после нее начинают заметно сильнее потеть ладони.
В 95% случаев данное осложнение постепенно проходит без вмешательства врача, однако длительность компенсаторного гипергидроза предсказать невозможно. Очень редко компенсаторный гипергидроз сохраняется насовсем. Его можно будет устранить, только если во время операции проводилось клипирование.
Достаточно снять клипсу – и компенсаторный гипергидроз исчезнет, однако вернется первоначальное состояние, ради которого и проводилось лечение.
Кроме компенсаторного гипергидроза для периода после симпатэктомии характерны и другие осложнения:
- Возможные кровотечения
- Попадание воздуха в плевральную полость (пневмоторакс)
- Попадание крови в плевральную полость (гемотракс)
- Опущение века и сужение зрачков (синдром Горнера)
- Синдром Арлекина
Пневмотракс и кровотечения – это достаточно редкие осложнения, особенно если за процедурой вы обращались к настоящему профессионалу.
Синдром Горнера чаще всего возникает, если операция проводилась открытым способом – при эндоскопическом методе он почти не возникает.
Синдром Арлекина развивается, если процедура проведена не полностью, и проявляется в виде односторонней потливости или покраснения лица.
Еще одно редкое осложнение после процедуры – это густаторный гипергидроз, или пищевое потоотделение. В этом случае при приеме острой пищи у человека начинает потеть все лицо или его определенный участок.
Отзывы в интернете об операции
Симпатэктомия – не такая уж распространенная операция, однако кое-какая информация о ней все-таки есть. Мы собрали для вас несколько отзывов, чтобы вы знали, чего в целом ожидать.
Владимир Шатров, 25 лет: После операции практически исчезла потливость ладоней – правая перестала потеть совсем, стала сохнуть, левая теперь потеет в пределах нормы. Лицо потеет тоже ровно пополам, а тело потеет ниже сосков. В целом результат нормальный, хотя могло бы быть и лучше.
Ирина, 37 лет: Операция помогла на 7 лет, в течение этого времени ладони были абсолютно сухие. Потом стала потеть по нарастающей, сейчас снова гипергидроз. Планирую повторную операцию, хотя врачи и не рекомендуют.
Марина Башлай, 23 года: Сделала две операции в одной, на руках и на стопах, потливость исчезла сразу же, швы не беспокоят. Отмечаю небольшой компенсаторный гипергидроз на спине и животе, но пока не прошло и полугода после операции, буду ждать.
Марат Махмутов, 30 лет: Операция навсегда решила проблему потения ладоней, появилась только потливость по всему телу, но вполне нормальная. Осталось всего два небольших шва подмышками, и руки немного сохнут, приходится пользоваться кремом. Но это все совсем небольшая цена за возможность спокойно прикасаться к любимым людям.
Результаты использованиявидеоэндоскопической поясничной симпатэктомии свидетельствуют об ее высокой эффективности, и. малой травматичности. Сокращается, длительность оперативного вмешательства и послеоперационной реабилитации больных, снижается, вероятность осложнений.
Данное вмешательство является, предпочтительным, по сравнению с традиционными операциями, особенно у больных с тяжелой, сопутствующей, патологией. Оно может, быть рекомендовано и. как самостоятельный, метод лечения, и как дополнение к реконструктивным, операциям, на сосудах ниже паховой складки.
В последнее десятилетие в оперативной хирургии многих специальностей наблюдается все большее распространение эндоскопических операций.
Это связано с совершенствованием эндоскопических хирургических методик, которые показали свое преимущество в разных областях, обеспечивая пациентам больший комфорт, лучшие результаты и даже снижение количества осложнений.
Однако в сосудистой хирургии, особенно при операциях на аорте, требующих, как правило, более свободного доступа, имеются некоторые опасения по поводу перехода на данный метод. И все же одной из ниш для применения эндоскопических операций в ангиологии является выполнение видеоэндоскопических симпатэктомий.
Ганглионарная симпатэктомия — одно из наиболее известных и широко распространенных оперативных вмешательств для лечения больных с облитерирующими поражениями сосудов нижних конечностей, внедренное Diez в 1924 году.
Считается, что ганглионарная симпатэктомия наиболее полно и длительно устраняет ангиоспазм, ликвидирует или в значительной степени уменьшает сопутствующие боли, таким образом воздействуя на основные патологические звенья облитерирующих заболеваний магистральных и периферических артерий (ОЗМПА).
Эффективность десимпатизации повышается при ее сочетании с другими патогенетически обоснованными операциями.
Однако традиционные доступы к грудному и поясничному симпатическим стволам отличает высокая травматичность (необходимость торакотомии при грудной симпатэктомии, пересечение большой группы мышц при выполнении внебрюшинного доступа при поясничной симпатэктомии).
Таким образом, изначально можно прогнозировать различные интра- и постоперационные осложнения: нагноение ран, пневмо- и гемоторакс, повреждения сосудов забрюшинного пространства, развитие стойкого пареза кишечника, забрюшинные гематомы, пересечение мочеточника и пр. Актуальность данной проблемы высока для лиц пожилого и старческого возраста, имеющих выраженную сопутствующую патологию.
Поэтому применение минимальной инвазивной хиругии, к каковой относится видеоэндоскопи-ческая симпатэктомия, может являться альтернативным способом оперативного лечения больных с ОЗМПА.
Для лечения облитерирующих заболеваний артерий верхних конечностей в нашем отделении с 1996 года успешно применяется торакоскопическая грудная симпатэктомия. Учитывая значительный лечебный и экономический эффект от проведения этой операции, мы стали более активно проводить в жизнь тактику применения эндоскопических операций и на поясничном симпатическом стволе.
С 1999 года для всех пациентов, направляемых в наше отделение по поводу ОЗМПА нижних конечностей, рассматривалась возможность проведения эндоскопической поясничной симпатэктомии. Показаниями к операции являлось наличие у больных облитерирующего эндартериита и облитерирую-щего атеросклероза сосудов нижних конечностей с дистальным уровнем поражения.
При отборе больных на операцию руководствовались следующими критериями: наличие дистального уровня поражения артерий нижних конечностей и положительная проба с вазодилататорами при проведении реовазографии.
Для объективизации степени нарушения кровоснабжения нижних конечностей использовали реовазографию и ультразвуковую допплерометрию сосудов, при необходимости выполнялось рентгенконтрастное исследование сосудов.
Степень ишемии нижних конечностей определяли по классификации Фонтена в модификации А.В. Покровского. Пациентам, удовлетворявшим критериям отбора, предлагалось проведение эндоскопической операции. После получения объяснения пациенты давали информированное согласие.
Видеоэндоскопическая поясничная симпатэктомия выполнялась на эндоскопических аппаратах фирм «Richard Wolf», «Karl Shtorz».
ТЕХНИКА ВИДЕОЭНДОСКОПИЧЕСКОЙ ПОЯСНИЧНОЙ СИМПАТЭКТОМИИ
Видеоэндоскопическая поясничная симпатэк-томия выполнялась под общим наркозом в положении больного на здоровом боку с использованием валика. В поясничной области по средней подмышечной линии с помощью 10-миллиметрового торакопорта с оптикой под контролем глаза создавалась полость в забрюшинном пространстве под давлением газа до 15 мм рт. ст.
В сформированную полость по передней подмышечной линии вводились два 5-миллиметровых торакопорта и далее с помощью обычных зажимов тупым путем осуществлялся доступ по направлению к позвоночнику и, соответственно, к поясничным симпатическим ганглиям.
Ганглии на уровне L2 — L4 выделялись и отсекались, после чего проводилась проверка гемостаза с последующим удалением газа, извлечением инструментов и наложением кожных швов.
За период 1999 — 2003 гг. в отделении хирургии сосудов Республиканской клинической больницы г. Улан-Удэ выполнено более 20 видеоэндоскопи-ческих поясничных симпатэктомий больным с облитерирующими заболеваниями нижних конечностей. Нами исследовано 11 последних больных, оперированных по данной методике, причем двум из них — с обеих сторон (1-я группа).
Для сравнения была взята группа пациентов, оперированных в этот же период по традиционной открытой методике общим количеством 20 человек (2-я группа). Средний возраст пациентов 1-й группы составил 53 (46 — 60) года, средний возраст пациентов 2-й группы составил 54,5 (41 —65) года, то есть достоверной разницы в возрасте не выявлено (р = 0,74).
Пациенты обеих сравниваемых групп имели ишемию 11Б степени.
РЕЗУЛЬТАТЫ
Продолжительность времени вмешательства при открытом способе поясничной симпатэктомии составляла 45 (35 — 50) минут. После внедрения видеоэндоскопического метода поясничной симпа-тэктомии продолжительность операции составила 35 (20 — 45) минут, но эти различия недостоверны (р = 0,12).
При проведении оперативного вмешательства в 1-й группе зафиксировано два осложнения — пнев-моперитонеум, который в дальнейшем был устранен эндоскопическим путем, и парез кишечника, возникший после двусторонней десимпатизации.
В остальных случаях послеоперационное наблюдение показало значительное снижение болей, связанных с операцией, адекватное восстановление кишечного транзита, быстрое общее восстановление.
Во 2-й группе зафиксировано 6 осложнений, из которых было 1 нагноение послеоперационной раны, 4 послеоперационных пареза кишечника, 1 гематома и 1 кровотечение. Однако значимых различий по наличию осложнений в 1-й и 2-й сравниваемых группах не выявлено (р = 0,25).
Благодаря малой травматичности видеоэндо-скопической операции, больные уже на вторые сутки могли свободно передвигаться и продолжать медикаментозное и физиотерапевтическое лечение.
Послеоперационный койко-день в 1-й группе составил 4 (4 — 4) дня, во 2-й группе — 10 (8—14) дней.
Разница оказалась статистически достоверной (р = 0,000007), что доказывает выраженный экономический эффект от проведения видеоэндо-скопических симпатэктомий.
ОБСУЖДЕНИЕ
Видеоэндоскопические манипуляции в забрю-шинном пространстве по понятным причинам сопровождаются значительными техническими сложностями. Для профилактики осложнений во время и после операции большое значение имеет четкая визуализация основных анатомических структур.
Для снижения риска травмы магистральных сосудов, а также париетальной брюшины и мочеточника при поясничной симпатэктомии необходимо соблюдать осторожность при создании полости в забрюшин-ном пространстве и мобилизации симпатического ствола, а также обеспечивать полную визуализацию рабочей части эндоскопических инструментов при проведении электрокоагуляции, исключив возможность контакта с прилегающими органами. Поэтому большое значение имеют квалификация и опыт оперирующего эндоскопического хирурга.
Непосредственные результаты поясничной эндоскопической симпатэктомии очень обнадеживающие. Практически у всех больных с ОЗМПА в послеоперационном периоде отмечается отчетливая положительная динамика, проявляющаяся в увеличении кожной температуры, исчезновении дисгидроза, изменении кожной окраски.
Это доказывает ее высокую эффективность, сравнимую с таковой при традиционном доступе. Кроме того, после эндоскопической поясничной симпатэктомии могут быть успешно выполнены реконструктивные операции на артериях ниже паховой складки с восстановлением магистрального кровотока.
Несомненно, что все больные после десимпатизации должны находиться под длительным регулярным наблюдением с проведением противорецидивных курсов медикаментозного лечения. От этих факторов в значительной степени зависят характер течения и прогноз облитерирующих заболеваний артерий, а также своевременный и адекватный выбор тактики лечения.
Таким образом, результаты использования ви-деоэндоскопической поясничной симпатэктомии свидетельствуют об ее высокой эффективности и малой травматичности.
Сокращается длительность оперативного вмешательства и послеоперационной реабилитации больных, снижается вероятность осложнений. Данное вмешательство является предпочтительным по сравнению с традиционными операциями, особенно у больных с тяжелой сопутствующей патологией.
Оно может быть рекомендовано и как самостоятельный метод лечения, и как дополнение к реконструктивным операциям на сосудах ниже паховой складки.
Хорошие непосредственные и в большинстве случаев отдаленные результаты являются основанием для более широкого использования этих операций в комплексном лечении больных с облитерирующими заболеваниями сосудов конечностей разной этиологии.